Megelőzhető lenne, mégis naponta három nő hal meg méhnyakrákban Romániában

A méhnyakrák olyan betegség, amelyről egyre többet hallunk, mégis sok tévhit és bizonytalanság övezi, pedig valójában az egyik legjobban megelőzhető daganatról van szó. Megfelelő oltással és rendszeres szűréssel szinte teljesen visszaszorítható lenne, mégis évente több százezer nő életét követeli világszerte. Románia különösen rossz helyzetben van: itt a legmagasabb az előfordulás és a halálozás aránya az Európai Unióban.
A legfrissebb adatok szerint 2024-ben 1208 nő halt meg méhnyakrák következtében, vagyis naponta átlagosan több mint három nő veszti életét ebben a betegségben. Ez azt jelenti, hogy minden megelőző intézkedés, minden beadott oltás, minden elvégzett szűrés konkrétan emberéleteket menthet.
A betegség hátterében a humán papillomavírus, közismert nevén a HPV áll. Ez a vírus szexuális úton terjed, és a legtöbb ember élete során legalább egyszer találkozik vele. A fertőzés nagyon gyakori, de szerencsére többnyire ártalmatlan és néhány hónap alatt nyomtalanul elmúlik. Az esetek egy részében azonban a vírus tartósan a szervezetben marad, és ekkor hosszú évek, sőt évtizedek alatt lassan rákmegelőző, szakszóvel élve prekancerózus állapotot, majd daganatot alakíthat ki a méhnyakon. A HPV-nek több mint kétszáz típusa ismert, de közülük csak egy tucat jelent komoly veszélyt. A 16-os és 18-as típus a legagresszívebb, ezek felelősek a méhnyakrákok mintegy hetven százalékáért.
A fertőzés kockázatát számos tényező befolyásolja. A dohányzás például rontja a szervezet védekező képességét, és az immunrendszer gyengesége szintén megkönnyíti a vírus tartós fennmaradását. A nagyon korán elkezdett szexuális élet, a gyakori partnercsere, a többszöri szülés és a hosszú ideig szedett fogamzásgátló tabletta is növelheti a kockázatot. Nem szabad megfeledkezni más nemi úton terjedő fertőzésekről sem: a Chlamydia vagy a Trichomonas jelenléte például szintén hozzájárulhat a méhnyakrák kialakulásához.
A betegség alattomosságát az adja, hogy a korai stádiumban általában nem okoz tüneteket. Amikor a panaszok már megjelennek, akkor gyakran köztes vérzések, a menstruációs ciklus változásai, szokatlan színű vagy szagú hüvelyi folyás, kismedencei fájdalom vagy fájdalmas szexuális élet hívhatja fel a figyelmet. A későbbi stádiumokban nehézkes vizelés, székrekedés, lábdagadás, erős derékfájás, fogyás és állandó fáradtság is jelentkezhet. Ezek a tünetek azonban nemcsak a méhnyakrákra jellemzőek, ezért a biztos diagnózishoz mindig szakorvosi vizsgálat szükséges.
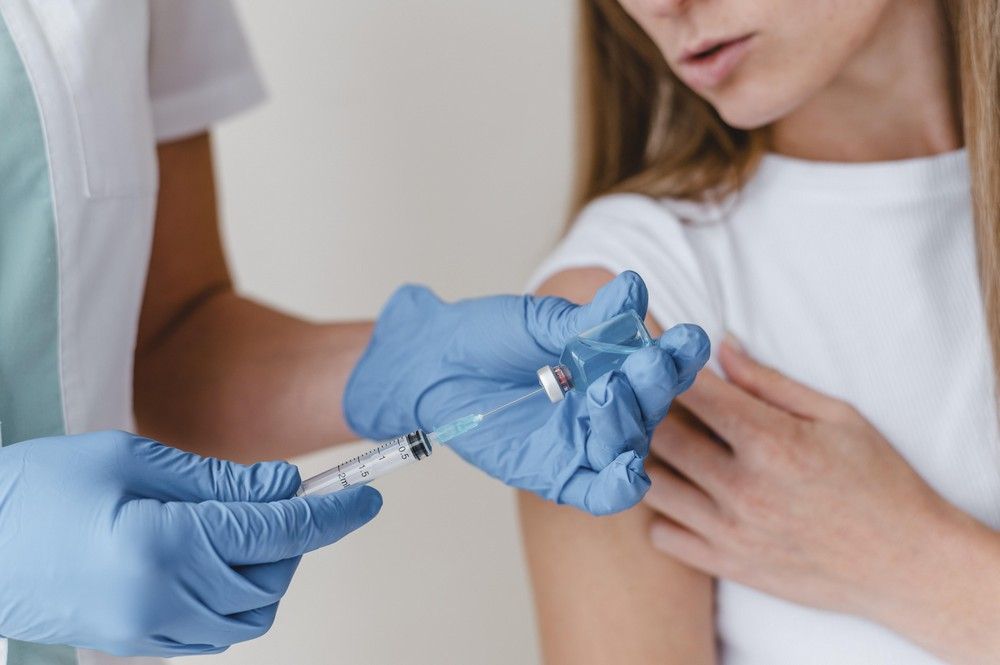
A megelőzés két pilléren nyugszik: az oltáson és a szűrésen. A HPV elleni vakcinák az elmúlt évtizedek egyik legnagyobb egészségügyi vívmányát jelentik. A legmodernebb, Gardasil 9 nevű oltás kilenc különböző vírustörzs ellen nyújt védelmet, és ezzel az esetek kilencven százalékát képes megelőzni. Az oltás leghatékonyabb akkor, ha a nemi élet kezdete előtt adják be, hiszen így a szervezet még nem találkozott a vírussal. Ezért javasolják a szakemberek a beadatását már 11–12 éves korban, de a vakcina egészen 45 éves korig hasznos lehet. Fontos kiemelni, hogy nemcsak a lányoknak, hanem a fiúknak is ajánlott, hiszen a HPV nemi szervi szemölcsöket és más daganatokat, például a torok, a végbél vagy a pénisz daganatait is okozhatja.
Fontos újdonság, hogy 2025. október 1-jétől életbe lépett az új szabályozás, amely szerint 26 éves korig minden fiatal – nemtől függetlenül! – ingyenesen férhet hozzá a HPV elleni oltáshoz az Országos Védőoltási Program keretében. A 27–45 éves nők számára a költségek felét téríti meg az állam. A vakcinát a háziorvos receptjére lehet kiváltani a gyógyszertárakban, és azt háziorvosok, epidemiológusok, gyermekorvosok vagy más, oltóorvosi képesítéssel rendelkező szakemberek adhatják be. Ez a változtatás jelentősen bővíti az oltáshoz való hozzáférést, és hosszú távon nagyban hozzájárulhat a méhnyakrák visszaszorításához.
Az oltás azonban önmagában nem elég. A szűrés kulcsszerepet játszik a betegség visszaszorításában, hiszen a már fennálló fertőzést vagy a rákmegelőző állapotokat csak így lehet időben észrevenni.
A legismertebb módszer a Pap-teszt, amely a méhnyakról vett sejtmintát vizsgálja mikroszkóp alatt. Emellett egyre elterjedtebb a HPV-teszt is, amely közvetlenül a vírus jelenlétét mutatja ki, és pontosabb képet ad arról, ki van veszélyben. A WHO ajánlása szerint a 30–64 éves nőknek ötévente érdemes HPV-tesztet végezniük. Az oltott nőknek is részt kell venniük a szűrésen, mert a vakcina nem véd minden típus ellen.
Bár az oltás Romániában egyre inkább elérhető, az átoltottság még mindig nagyon alacsony. Az idei év első három hónapjában országos szinten összesen 44 909 adag HPV-vakcinát adtak be. Ez már önmagában előrelépést jelent, de a teljes lakossághoz mérten továbbra is szerény szám. A legtöbb oltást Bukarestben adták be, közel tízezer adagot, Kolozs, Iași, Prahova, Temes és Brassó megyékben szintén magasabb az oltási kedv. Szatmár megyében ugyanezen időszakban mindössze 531 beadott dózist regisztráltak, ezzel a megye az alsó középmezőnyben helyezkedik el, messze elmaradva a nagyobb városközpontoktól. Ez az arány jól mutatja, hogy helyben még sok a teendő, és szükség van további felvilágosító kampányokra, hogy a szülők és a fiatalok bizalommal forduljanak a megelőzés felé.
Egy 2020-as romániai felmérés rámutatott, mennyire hiányos a lakosság tájékozottsága. Bár a nők döntő többsége hallott a méhnyakrákról, csak kevesen tudták, hogy a HPV a fő oka. Alig egynegyedük hallott magáról a vírusról, és csupán a felük volt tisztában azzal, hogy létezik ellene oltás. Ez az információhiány oda vezet, hogy sokan nem vesznek részt szűrésen, és a betegség gyakran késői stádiumban kerül felismerésre.
A szakemberek szerint a helyzet megváltoztatásának kulcsa a tudás, az oltás és a szűrés együttes ereje. A fiatalok időben történő beoltása, a nők rendszeres vizsgálata és a kockázati tényezők kerülése olyan védőhálót teremt, amely hosszú távon szinte teljesen visszaszoríthatja a méhnyakrákot.

















